علاج ورم البروستاتا: هل العلاج الهرموني ضروري دائماً؟
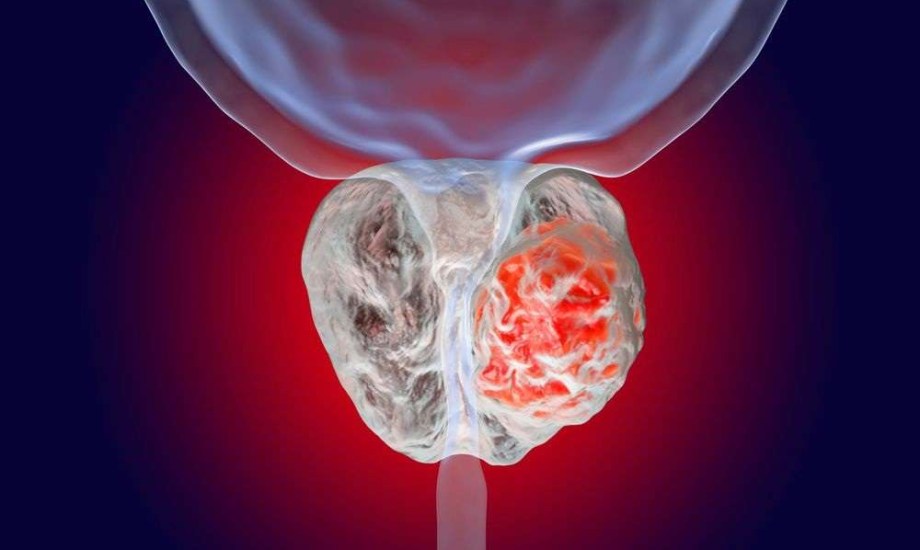
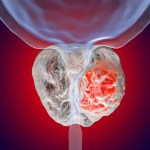
يشهد علاج ورم البروستاتا تطوراً مستمراً نحو أساليب أكثر دقة وتخصيص مع التركيز على تحقيق أفضل النتائج العلاجية بأقل قدر ممكن من الآثار الجانبية، وفي هذا الإطار بدأ الأطباء في إعادة تقييم دور بعض العلاجات التقليدية، وعلى رأسها العلاج الهرموني خاصة عند استخدامه إلى جانب العلاج الإشعاعي بعد الجراحة.
 هرمون التستوستيرون
هرمون التستوستيرون
توازن بين الفعالية وجودة الحياة
يُعد العلاج الهرموني أحد الركائز الأساسية في علاج ورم البروستاتا؛ إذ يعمل على تقليل تأثير هرمون التستوستيرون الذي يحفّز نمو الخلايا الخبيثة، وغالباً ما يُستخدم بالتزامن مع العلاج الإشعاعي لتحسين النتائج خاصة لدى المرضى الذين لم يخضعوا لجراحة استئصال البروستاتا، لكن مع تقدم الأساليب الجراحية والإشعاعية بات التساؤل قائماً حول ما إذا كان هذا العلاج ضرورياً لجميع المرضى خاصة أولئك الذين يخضعون للعلاج الإشعاعي بعد إزالة الورم جراحياً.
آثار جانبية لا يُستهان بها
رغم فوائده، يرتبط العلاج الهرموني بآثار تؤثر على جودة الحياة، مثل التعب الشديد، الهبات الساخنة، اضطرابات الوظيفة الجنسية، زيادة الوزن، وفقدان الكتلة العظمية. كما قد يرفع خطر أمراض القلب؛ مما دفع الباحثين للبحث عن طرق لتقليل استخدامه دون المساس بفرص الشفاء.
دراسة حديثة تعيد رسم الصورة
في دراسة نُشرت بمجلة (The Lancet) عام 2024، شملت بيانات 6 آلاف مريض، قارنت نتائج العلاج الإشعاعي وحده بالنتائج عند إضافة العلاج الهرموني.
وأظهرت النتائج أن نسبة البقاء على قيد الحياة بعد 10 سنوات كانت متقاربة جداً بين المجموعتين حيث بلغت 83.6% لدى من تلقوا العلاج الإشعاعي فقط، مقابل 84.3% لدى من أُضيف لهم العلاج الهرموني.
 العلاج الهرموني
العلاج الهرموني
دور حاسم لمستوى PSA
أحد أهم النتائج التي كشفتها الدراسة هو الدور الحاسم لمستوى مستضد البروستاتا النوعي (PSA) قبل بدء العلاج الإشعاعي، فقد تبين أن المرضى الذين كانت لديهم مستويات منخفضة من هذا المؤشر (أقل من أو تساوي 0.5 نانوغرام/مل) لم يحققوا أي فائدة إضافية من العلاج الهرموني.
في المقابل، أظهر المرضى الذين لديهم مستويات أعلى من PSA تحسناً طفيفاً في معدلات البقاء وتقليل انتشار المرض، ما يشير إلى أن العلاج الهرموني قد يكون مفيداً فقط لفئة محددة من المرضى ذوي الخطورة الأعلى.
مدة العلاج وتأثيرها
تناولت الدراسة أيضاً تأثير مدة العلاج الهرموني، حيث لم يظهر العلاج قصير المدى تحسناً ملحوظاً في معدلات البقاء رغم أنه ساهم بشكل بسيط في تقليل انتشار الورم. أما العلاج طويل المدى فقد أظهر فائدة محدودة في تحسين البقاء، خاصة لدى المرضى ذوي مستويات PSA المرتفعة، ومع ذلك لم تؤدِ إطالة مدة العلاج من قصيرة إلى طويلة إلى تحسين إضافي واضح في معدلات البقاء رغم مساهمتها في خفض خطر انتشار المرض بشكل طفيف.
نحو علاج أكثر تخصيصاً
تعكس هذه النتائج تحولاً مهماً نحو الطب الشخصي، حيث لم يعد الهدف مجرد علاج المرض بل اختيار العلاج الأنسب لكل مريض بناءً على خصائصه الفردية، فبالنسبة للمرضى ذوي مستويات PSA المنخفضة قد يكون من الممكن الاكتفاء بالعلاج الإشعاعي بعد الجراحة دون الحاجة إلى العلاج الهرموني، ما يجنّبهم آثار جانبية مرهقة دون التأثير على فرص بقائهم.
في المقابل، يظل العلاج الهرموني خياراً مهماً للمرضى ذوي الخطورة الأعلى؛ ما يعزز أهمية التقييم الدقيق لكل حالة على حدة، كما تتواصل الأبحاث حالياً لتحديد مؤشرات حيوية أكثر دقة تساعد في تحديد المرضى الذين سيستفيدون فعلياً من هذا العلاج وهو ما قد يسهم في تحسين النتائج العلاجية وتقليل العلاجات غير الضرورية.